Rozdíl mezi osteoartrózou a revmatoidní artritidou
V následujícím článku se budeme zabývat tím, co je to osteoartróza. Velmi často se setkávám s pacienty s bolavými klouby, kteří jsou přesvědčeni, že mají revma (revmatoidní artritidu či progresivní polyartritidu). Pokud se ovšem podívám na předpis od lékaře, jasně zde stojí diagnóza s názvem artróza. Článek jsem rozdělila na tři části. První část se bude zabývat osteoartrózou, druhý revmatoidní artritidou a třetí se bude věnovat shrnutí poznatků z obou článků, fyzioterapií a prevencí u obou diagnóz a fyzioterapii u totálních endoprotéz (TEP).
Část I. – Osteoartróza
Jedná se o degenerativní onemocnění kloubů, které se řadí mezi nejběžnější. Postihuje většinu populace a v posledních letech se vyskytuje u stále mladších jedinců, takže není ojedinělé, že se mi v ordinaci objeví člověk s osteoartrózou, kterému je 30 let. Studie dokazují, že RTG změny, které jsou typické pro artrózu, najdeme až u 40 % populace mezi 45-65 lety a až 70 % u osob starších 65 let. Osteoartróza postihuje nejčastěji velké nosné klouby, jako jsou například ramena, kolena či kyčle, ale můžeme se setkat i s osteoartrózou drobných ručních kloubů nebo páteře. Jak osteoartróza vzniká, jaké jsou příznaky, jaké je subjektivní vnímání pacienta a objektivní nález a hlavně jaké se využívají metody léčby, se dozvíte v následujícím textu.
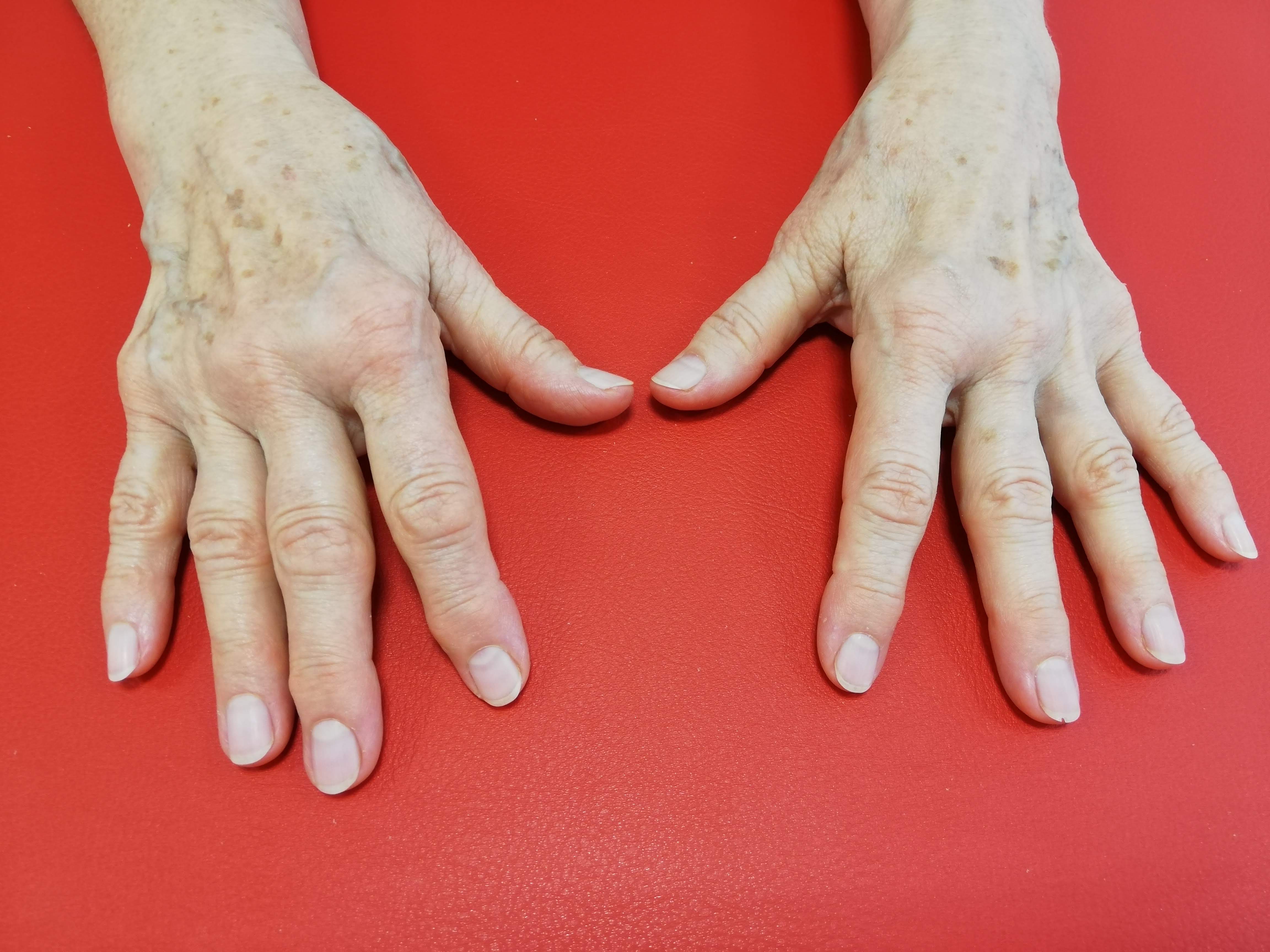
Vpravo osteoartróza rukou, pacientka *1967, diagnóza erozivní osteoartróza s nasedající polyartritidou (v těle je zánět postihující 5 a více kloubů) – zdroj vlastní fotodokumentace.
Obecně o artróze
Jak už bylo napsáno, jedná se o skupinu degenerativních kloubních onemocnění a postihuje většinu populace, proto se jedná o nejčastější kloubní onemocnění. Artróza, na rozdíl od artritidy není způsobená zánětem. U artrózy dochází k poškození kloubní chrupavky včetně kosti. K drobnému opotřebení dochází při běžném pohybu. Kloubní chrupavka se dokáže neustále obnovovat, aby plnila svou funkci a zároveň výživu kloubu. Přibližně kolem 40. roku života však její práce klesá, chrupavčitá vrstva se ztenčuje a kosti se o sebe třou – začíná vznikat artróza.
Klinický obraz osteoartrózy
Osteoartróza by se dala charakterizovat jako rozvláknění kloubní chrupavky, kdy dochází k jejímu ztenčení a následným erozím. Tento průběh je doprovázen proliferací (hojné množení či bujení buněk), dochází k novotvorbě a remodelaci kosti na okraji ploch. Kloubní plochy prochází tzv. sklerotizací (přestavba své původní struktury), na to reaguje subchondrální kost (kost pod chrupavkou vyživující její dolní část), vazy, struktury kloubního pouzdra včetně svalů v okolí kloubu, protože pohyb kloubu se omezuje. V průběhu dalších fází poté dochází k zánětlivým změnám, což ve výsledku vede k celkové deformaci kloubu.
Tedy z patofyziologického pohledu to znamená, že osteoartróza je výsledkem poškození kloubní chrupavky komplexním působením genetických, biochemických a biomechanických faktorů včetně metabolického faktoru se sekundární zánětlivou komponentou. Také by se dalo říci, že za vývoj osteoartrózy jsou pravděpodobně nejvíce zodpovědné chondrocyty (hlavní buňka, která se vyskytuje v chrupavce), protože výzkumy, které proběhly jak na lidské tak i zvířecí buňce, prokazují, že na chondrocytech se vyskytuje velké množství metabolických změn (zejména zvýšená úroveň proliferativních, syntetizujících a degeneračních aktivit) a aby byla chrupavka ve fyziologickém stavu, je nutná rovnováha mezi syntetizujícím a katabolickým procesem. Pokud je tento stav porušen dochází k degeneraci chrupavky a tím k uvolnění fragmentů z matrixových molekul, degeneračních enzymů z chondrocytů do nitrokloubního prostředí a tím k nepřiměřeně reparativní odpovědi.
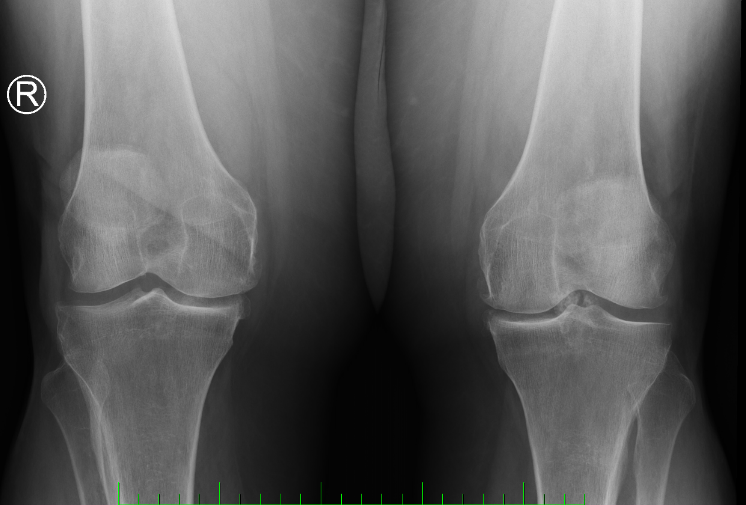 Vpravo na obrázku pacient *1947 se základní diagnózou osteoartróza a VAS, gonartroza II. bil, kondyly s osteofyty a kloubní chondromatóza vlevo (patologický proces, při kterém dochází k přeměně synoviální membrány v chrupavčitou tkáň ve formě ohraničených tumorózních útvarů). Zdroj: vlastní fotodokumentace
Vpravo na obrázku pacient *1947 se základní diagnózou osteoartróza a VAS, gonartroza II. bil, kondyly s osteofyty a kloubní chondromatóza vlevo (patologický proces, při kterém dochází k přeměně synoviální membrány v chrupavčitou tkáň ve formě ohraničených tumorózních útvarů). Zdroj: vlastní fotodokumentace
Onemocnění postihuje obě pohlaví. Byly provedené studie, zda na onemocnění má vliv stárnutí a opotřebení chrupavky. Výsledek byl, že se jedná o aktivní proces, do kterého spadají destruktivní změny a i regenerační, což znamená, že toto onemocnění řadíme do tzv. heterogenní skupiny onemocnění (různorodá, nemají stejnou strukturu).
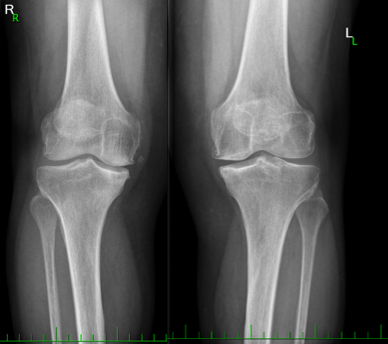 Vpravo RTG pacientky *1953, pacientka s diagnózou VAS LS a OA, postavení v kloubech je správné, štěrbiny užší mediálně a zároveň se subchondrální sklerózou mediálního kondylu tibie bilaterálně – gonartróza III. Stupně. Zdroj: vlastní fotodokumentace.
Vpravo RTG pacientky *1953, pacientka s diagnózou VAS LS a OA, postavení v kloubech je správné, štěrbiny užší mediálně a zároveň se subchondrální sklerózou mediálního kondylu tibie bilaterálně – gonartróza III. Stupně. Zdroj: vlastní fotodokumentace.
Osteoartróza vzniká především z nadměrného zatížení kloubu, protože tím dochází k rychlejšímu opotřebování kloubní chrupavky. V prvé řadě se do nadměrného zatížení řadí obezita a nadváha tím se tedy dostáváme k nedostatku pohybu a jednostranné zátěži. Většina populace má vadné držení těla (VDT), dále nevhodnou obuv, nepřiměřenou pohybovou aktivitu nebo nedostatečnou kompenzaci pohybové aktivity. Samozřejmě přispívají i genetické predispozice či zranění, která nebyly řádně doléčené popř. nesprávné postavení kloubu ať už v rámci vadného držení těla nebo díky úrazu. V neposlední řadě také záněty a druhotná onemocnění včetně psychických stresových poruch.
Primární a sekundární osteoartróza
Rozlišujeme primární (idiopatická) a sekundární osteoartróza. V případě, že se jedná o primární onemocnění, není jasná a známá příčina. Primární osteoartrózu můžeme ještě rozdělit na lokalizovanou a generalizovanou. Lokalizovaná postihuje jasně ruce, nohy, páteř, kolena či kyčle. Generalizovaná osteoartróza postihuje tři a více kloubů popř. kloubních skupin. U generalizované osteoartrózy máme ještě zvláštní formu tzv. erozivní osteoartróza (EOA), která postihuje ruce a v přítomných postižených kloubech jsou tzv. eroze (na distálních a proximálních interfalangeálních kloubech).
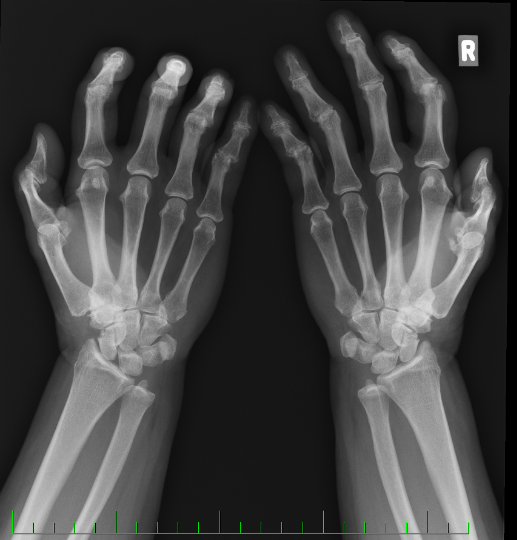
Na obr můžeme vidět RTG pacientka * 1959 s diagnózou erozivní osteoartróza, kde se nachází erozivní složka V. prstu oboustranně, dále Bouchardovy exostózy (viz.dále) a počínající bilaterální rizartrózu (artróza karpometakarpálního kloubu palce). Zdroj: vlastní fotodokumentace
U sekundární osteoartrózy známe vnější nebo vnitřní příčinu. V tomto případě se může jednat o trauma (mikrotraumatizace, fraktury apod.), vrozené vady jako je např. Perthesova nemoc, dysplazie kyčelního kloubu aj., příčiny metabolických onemocnění jako je DNA (pakostnice, arthritis urika), endokrinní onemocnění a tím tedy nejznámější diabetes mellitus, thyreopatie (onemocnění štítné žlázy) a v neposlední řadě mechanické faktory jako je osové postavení kosti, hypermobilita, jiná zánětlivá onemocnění jako revmatoidní artritida (RA) či septické a reaktivní artritidy).
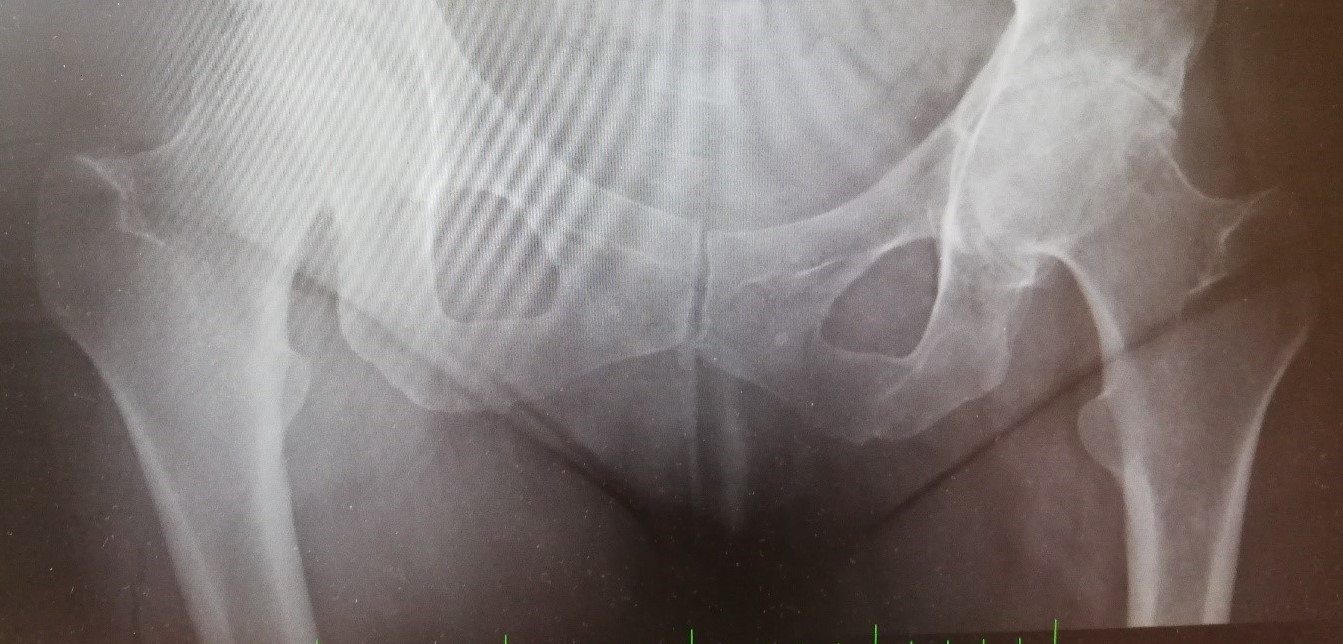 Na následujícím obrázku můžeme vidět RTG pacientku *1981 s revmatoidní artritidou, kde se nachází sekundární postižení kyčelního kloubu (na obrázku vpravo). Postavení v kloubech je správné, vlevo je kloubní štěrbina velmi ztenčená díky sklerotické reakci. Hlavice s návalky a pravděpodobně i s usurou kosti (usura=dlouhodobý tlak s expandujícím procesem a následnou tlaková atrofie). Typický obraz coxitis vlevo se sekundárními artrotickými změnami. Tento nález je bohužel ve velmi pokročilém stádiu, kdy pacientka přecházela bolesti a velmi trpěla. Pacientka byla ihned indikována k operačnímu řešení. Dále je na RTG snímku patologický posun pánve. Zdroj: vlastní fotodokumentace
Na následujícím obrázku můžeme vidět RTG pacientku *1981 s revmatoidní artritidou, kde se nachází sekundární postižení kyčelního kloubu (na obrázku vpravo). Postavení v kloubech je správné, vlevo je kloubní štěrbina velmi ztenčená díky sklerotické reakci. Hlavice s návalky a pravděpodobně i s usurou kosti (usura=dlouhodobý tlak s expandujícím procesem a následnou tlaková atrofie). Typický obraz coxitis vlevo se sekundárními artrotickými změnami. Tento nález je bohužel ve velmi pokročilém stádiu, kdy pacientka přecházela bolesti a velmi trpěla. Pacientka byla ihned indikována k operačnímu řešení. Dále je na RTG snímku patologický posun pánve. Zdroj: vlastní fotodokumentace
Subjektivní hodnocení pacienta s osteoartrózou
Prvotní, co pacient pociťuje je bolest, to bývá pro osteoartrózu typické a často je to jediný příznak, který vede pacienta k lékaři. V rámci bolesti se jedná zejména o tzv. „startovací bolesti“ – vstávání ze sedu, počáteční fáze chůze apod. Bolest se po rozhýbání mírní nebo zcela ustoupí.
V průběhu rozvoje osteoartrózy se objevují bolesti během pohybu, bolest ponámahová a v pokročilém stadiu poté bolest noční a klidová. Intenzita bolesti může být v pokročilých stádiích pro člověka natolik limitující, že ho omezuje v každodenních běžných činnostech (ADL), chůzi může zcela znemožnit a tedy zapříčinit invaliditu pacienta. Intenzita bolesti není přímo úměrná se stupněm postižení (zjistitelné dle RTG). Na bolest každý pacient reaguje jinak a každý se s bolestí vyrovnává odlišně. Na bolest mají vliv i faktory jako je psychika – deprese či úzkost, svalová síla, snížení svalového tonu, snížení propriocepce apod.
Dalším příznakem osteoartrózy je ztuhlost kloubů, která se objevuje zejména ráno nebo po delším odpočinku. Pacient klouby obtížně rozhýbává, doba trvání je max. 15 min a po rozhýbání či po rozcvičení zcela zmizí.
Objektivní nález
Obraz je samozřejmě závislý na lokalizaci a stádiu postižení. Osteoartróza postihuje různé klouby, ale ve většině případů bývají nejčastěji postižená kolena, kyčle, drobné ruční klouby a klouby páteře, zatímco zápěstí, lokty ramena a kotníky bývají tohoto onemocnění ušetřeny (v případě, že osteoartróza postihne i tyto klouby, jedná se většinou o sekundární postižení).
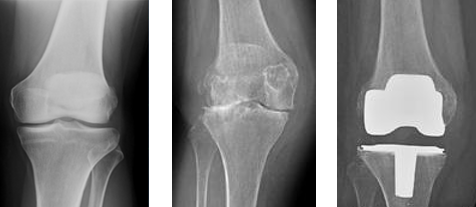
Dle stádia osteoartrózy můžeme vidět u pacienta různý stupeň deformity kloubů, u kontury kloubu jsou drásoty a tím kloub ztrácí svůj fyziologický tvar (obrázek uprostřed – RTG s vysokým stupněm gonartrózy, vpravo stejný kloub po TEP, vlevo zdravý kolenní kloub). U těžkých případů se poté kloub decentruje ze své fyziologické osy, vzniká nestabilita a tím se mění i jeho konfigurace. Většinou u gonartróz najde varozní postavení kloubu. Rozsah pohybu v kloubu se zmenšuje (jak pasivní, tak i aktivní pohyb), bolestivost se objevuje v krajních pozicích, přibývají drásoty a může být přítomen i zvukový průvodce – fenomén lupání v kloubu a v neposlední řadě i palpační citlivost.
V případě, že je přítomna i synovitida (zánět synovie kloubu), může se objevit otok okolních měkkých tkání, kloub je teplejší a bývá přítomen i kloubní výpotek.
Možnosti léčby osteoartrózy v rámci lékařské péče
Základem správné léčby je i správná diagnostika a tím tedy správné odebrání anamnézy a celkové fyzikální vyšetření nejen lékařem, ale také fyzioterapeutem. Pacient by měl být odeslán na zobrazovací vyšetření (většinou RTG), kde lékař diagnostikuje fázi onemocnění a případné změny.
Na RTG vidíme zobrazení kostí, osu kloubu, vzájemné rozložení kostí, charakter kloubních štěrbin a přítomnost osteofytů. Díky tomu, že na RTG nevidíme kloubní chrupavku, odečítáme stádium onemocnění podle šíře kloubní štěrbiny. Proto v některých případech lékař posílá pacienta na CT (počítačová tomografie) popřípadě na MRI (magnetická rezonance). Přítomnost RTG změn bez klinických obtíží nehodnotíme jako osteoartrózu.
Farmakologická léčba je indikovaná při nedostatečném efektu léčby nefarmakologické (např.: fyzioterapie), která by vždy měla být primární. Farmakologickou léčbou se snažíme zmírnit subjektivní potíže a zpomalit postupnou progresi. Léky by měl vždy pacient brát po konzultaci s lékařem, který zvolí správný druh léku a určí dávku. Zejména je důležité si zapamatovat, že to co pomůže jednomu, u druhého může způsobit více škody, než užitku.
Mezi využívané léky s krátkodobým účinkem se řadí paracetamol, který v rané fázi má obdobné účinky jako nesteroidní antirevmatikum (NSA). Výhodou je možnost dlouhodobé užívání a dobrá tolerance včetně minimální lékové interakce. Mezi další jeho plusy se řadí i možnost kombinace s dalšími analgetiky (NSA či opiody – tramadol či kodein).
V případě, že léčba paracetamolem je bez efektu, indikuje se sekundární volba a to nesteroidní antirevmatika. NSA jsou při dlouhodobém užívání často spojovány s nežádoucími účinky – nevolnost, kardiální problémy apod., proto se využívá až v pozdějších fázích onemocnění a nebo v případě, že pacient nemůže z nějakého důvodu léčbu paracetamolem podstoupit. Nesteroidní antirevmatika podáváme v co nejnižších dávkách a co nejkratší dobu. V případě, že pacient projeví nesnášenlivost je nutné podání i léku na zmírnění druhotných obtíží. Nesteroidní antirevmatika existují i v lokálním podání v podání různých mastí, sprejů a gelů.
Velmi často se setkávám i s pacienty, kdy byla provedena intraartikulární aplikace kortikoidů. Díky tomu dochází k potlačení nasedající synovitidy a účinek je relativně dlouhodobý – až 4 týdny. Nevýhodou je ovšem možný katabolický účinek na chrupavku a tím tedy urychlení destruktivních změn. Proto se aplikace doporučuje maximálně 3x do roka s rozmezím minimálně 4 týdnu od posledního podání.
Závěr: Osteoartróza je nevyléčitelné onemocnění, ale dá se pracovat na zmírnění progrese. Jeho důsledky mohou výrazně ovlivnit kvalitu života. Na osteoartróze se podílí další řada významných faktorů, ale vždy je nutná aktivní spolupráce a přístup pacienta.
Osteoartróza se v počáteční fázi nevěnuje dostatek pozornosti a tak počet pacientů s přibývajícím věkem narůstá a navyšuje se počet pacientů s těžkou formou osteoartrózy. Tím tedy dochází ke zvyšování nákladů na medikamentózní léčbu, přibývá pacientů s TEP a zvyšují se náklady na sociální opatření. Tudíž se dá říci, že osteoartróza představuje závažný socio-ekonomický problém, i když to není onemocnění, které by pacienta ohrožovalo na životě.

Autorka článku Bc. Michaela Dudková
_(1)-3.svg)